Tumori neuroendocrini
Maggio 5, 2014Neoplasie cistiche
Novembre 8, 2019Ad un numero sempre maggiore di pazienti viene diagnosticata una neoplasia intraduttale papillare mucinosa (IPMN) del pancreas. Il management di queste neoplasie può essere complicato e di seguito riportiamo una serie di informazioni utili a fare chiarezza su questa patologia di crescente interesse.
Gli IPMN sono tumori che nascono all’interno dei dotti pancreatici (intraduttali) e sono caratterizzati dalla produzione da parte delle cellule duttali neoplastiche di liquido vischioso (mucinoso). Gli IPMN sono importanti perché una percentuale di essi, se non trattati, può andare incontro a degenerazione maligna (trasformarsi da tumore benigno a tumore maligno). In una sequenza molto simile a quella dei polipi del colon che possono degenerare e diventare cancri del colon, cosi gli IPMN possono progredire in carcinoma pancreatico invasivo. Gli IPMN rappresentano pertanto un’opportunità per diagnosticare e trattare un tumore pancreatico prima evolva in una forma aggressiva molto più difficile da curare.
Gli IPMN formano delle cisti nel pancreas e sono delle lesioni sorprendentemente comuni. Gli IPMN si differenziano in tre categorie a seconda che interessino il dotto pancreatico principale MD-IPMN, i dotti secondari BD-IPMN o siano di tipo misto. La distinzione tra IPMN del dotto pancreatico principale (MD-IPMN) o del dotto secondario (BD-IPMN) è molto importante perché molti studi hanno dimostrato, che gli IPMN dei dotti secondari sono meno aggressivi e meno predisposti alla degenerazione maligna degli IPMN del dotto principale. Vediamo nel dettaglio:
BD-IPMN: dilatazione singola o multipla di uno o più dotti periferici che contiene all’interno una proteina biancastra e filamentosa chiamata mucina. Si tratta per lo più di lesioni scoperte accidentalmente in corso di esami effettuati per altri motivi. Le lesioni di dimensioni comprese tra i 3 e 4 cm di diametro devono essere studiate mediante ecoendoscopia e sono da considerare, se possibile, per una resezione chirurgica: tali lesioni infatti hanno una significativa possibilità di trasformazione maligna. Le lesioni più piccole devono essere invece essere tenute sotto controllo mediante ripetizione di esame ecografico/TC frequente.
-MD-IPMN: dilatazione localizzata o diffusa del dotto pancreatico principale con rischio di insorgenza di tumore tra il 30 e il 50% direttamente proporzionale alla dimensione: se la lesione misura da 1 cm in avanti tanto maggiore sarà il rischio di degenerazione neoplastica mentre per diametri compresi tra 5mm e 9 mm la lesione è meritevole di ulteriori approfondimenti. Clinicamente si manifesta con dolore nella parte alta dell’addome. La diagnosi radiologica si effettua mediante TC mentre l’ulteriore approfondimento per lesioni dubbie si effettua con CPRM e ecoendoscopia. La terapia è chirurgica resettiva (vedi link tecnica chirurgica) per lesioni giudicate operabili.
-IPMN misti: uniscono le caratteristiche morfologiche dei BD e dei MD ma, sotto il profilo biologico e terapeutico, vanno considerati come MD-IPMN.
FAQ – Neoplasie Mucinose Papillari Intraduttali (IPMN)
Il numero di pazienti a cui viene diagnosticata una neoplasia mucinosa papillare intraduttale (IPMN) del pancreas è in costante aumento. La gestione di queste lesioni può essere complessa e abbiamo pensato che sarebbe stato utile fornire risposte generali alle domande più comuni poste dai nostri pazienti. Ci auguriamo che queste informazioni siano utili.
1. Cosa sono le neoplasie mucinose papillari intraduttali (IPMN)?
Le neoplasie mucinose papillari intraduttali sono tumori (neoplasie) che crescono all’interno dei dotti pancreatici (intraduttali) caratterizzati dalla produzione di liquido denso a prevalente contenuto mucinoso da parte delle cellule tumorali (che rivestono i dotti pancreatici). Le neoplasie mucinose papillari intraduttali sono importanti perché alcune di esse progrediscono in tumore invasivo (si trasformano da tumore benigno in tumore maligno) se non trattate. Come già accertato per i polipi del colon, i quali possono evolversi in carcinoma del colon se non trattati in fase precoce, così anche alcune neoplasie mucinose papillari intraduttali progrediscono in un carcinoma pancreatico invasivo. Diagnosticare in fase di quiescenza le neoplasie mucinose papillari intraduttali rappresenta, quindi, una preziosa opportunità di trattare un tumore del pancreas curabile prima che si trasformi in un tumore aggressivo e con prognosi infausta.
2. Quanto sono frequenti le neoplasie mucinose papillari intraduttali (IPMN)?
Le neoplasie mucinose papillari intraduttali formano cisti (piccole cavità o spazi) nel pancreas e sono sorprendentemente comuni. In uno studio prodotto dalla prestigiosa università statunitense John Hopkins si è dimostrato come il 2,6 % dei pazienti sottoposti a scansioni TC dell’addome per altre patologie presentasse una lesione cistica del pancreas senza alcuna sintomatologia associata. La maggior parte di queste cisti sono risultate neoplasie mucinose papillari intraduttali. Si è evidenziata, inoltre, una forte correlazione tra cisti pancreatiche ed età. Le neoplasie mucinose papillari intraduttali del pancreas sono abbastanza comuni, interessano prevalentemente pazienti intorno ai 60-70 anni, senza differenze significative tra sesso maschile e femminile.
3. Quali sono le caratteristiche anatomopatologiche degli IPMN?
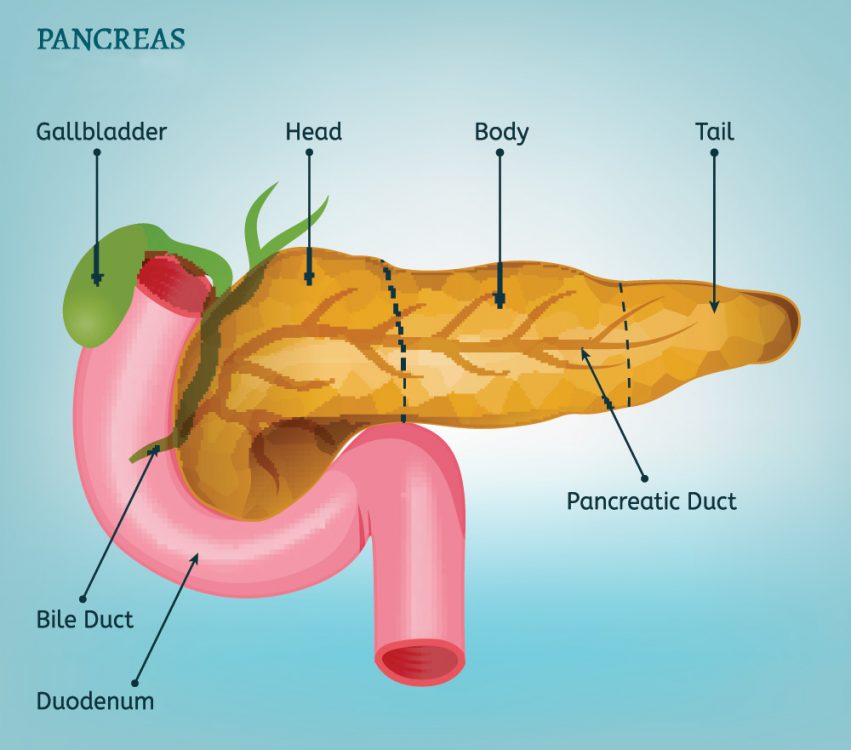
Il dotto pancreatico principale è una struttura tubulare ramificata che decorre approssimativamente nel centro del pancreas. Raccoglie gli enzimi digestivi prodotti dal pancreas attraverso i dotti pancreatici secondari che lo attraversano come un ruscello in un fiume e li trasporta nell’intestino (duodeno). Le neoplasie mucinose papillari intraduttali (IPMN) insorgono all’interno di uno di questi dotti. Macroscopicamente le neoplasie mucinose papillari intraduttali (IPMN) formano strutture lunghe e sottili che aggettano nel dotto. Quando esaminati al microscopio, si può vedere che queste neoplasie cistiche sono composte da cellule tumorali alte (colonnari) che producono un fluido molto denso contenente mucina. Le IPMN hanno uno spettro di aggressività biologica molto ampio, da benigno a francamente maligno. I patologi classificano le neoplasie mucinose papillari intraduttali (IPMN) in due grandi gruppi con importanti risvolti prognostici: quelli associati ad un cancro invasivo e quelli che non sono associati ad un cancro invasivo. I pazienti con una neoplasia mucinosa papillare intraduttale resecata chirurgicamente senza un carcinoma invasivo associato
hanno una prognosi eccellente (tasso di guarigione > 95%), mentre i pazienti con una neoplasia mucinosa papillare intraduttale resecata chirurgicamente con un carcinoma invasivo associato hanno una prognosi peggiore. Le IPMN senza un tumore invasivo associato possono essere ulteriormente suddivise in tre gruppi: IPMN con displasia di basso grado, IPMN con displasia moderata e IPMN con displasia di alto grado. Questa categorizzazione è utile poiché si ritiene che gli IPMN passino dalla displasia di basso grado alla displasia moderata alla displasia di alto grado con un IPMN con un tumore invasivo associato (così come già osservato nei polipi del colon)
4. Qual è la differenza tra le neoplasie del dotto pancreatico principale e le neoplasie del dotti pancreatici secondari?
Le neoplasie mucinose papillari intraduttali, si formano nel dotto pancreatico principale o in uno dei rami secondari al di fuori del dotto pancreatico principale. Le neoplasie mucinose papillari intraduttali che si presentano nel dotto pancreatico principale sono chiamate, come ci si potrebbe aspettare, IPMN “centrali” . Le neoplasie mucinose papillari intraduttali che si presentano in uno dei rami del dotto principale sono chiamate IPMN “periferici”. La distinzione tra IPMN del dotto pancreatico principale e dei dotti pancreatici secondari è importante perché diversi studi hanno dimostrato che, a parità di dimensione, gli IPMN periferici o dei dotti pancreatici secondari sono meno aggressivi (ridotta probabilità di avere un carcinoma invasivo) rispetto agli IPMN del dotto pancreatico principale.
5. Quale sintomatologia è associata alle neoplasie mucinose papillari intraduttali?
I sintomi più comuni includono dolore addominale, nausea e vomito. I segni più frequenti che i pazienti presentano quando si rivolgono a cure mediche comprendono l’ittero (un ingiallimento della pelle e degli occhi causato dall’ostruzione del dotto biliare), perdita di peso e pancreatite acuta. Questi segni e sintomi non sono specifici per una neoplasia mucinosa papillare intraduttale, rendendo più difficile ottenere una diagnosi. Un numero crescente di pazienti viene ora diagnosticato prima che sviluppino sintomi (pazienti asintomatici). In questi casi, la lesione del pancreas viene scoperta accidentalmente quando il paziente viene sottoposto ad un esame radiologico addominale per un altro motivo.
6. Come viene eseguita la diagnosi delle neoplasie mucinose papillari intraduttali ?
A conferma del sospetto clinico di neoplasia mucinosa intraduttale papillare è possibile ricorrere a numerose tecniche di diagnostica per immagini. Queste includono la tomografia computerizzata (TAC), ecografia endoscopica (EUS) e la risonanza magnetica con sequenze colangiopancreatografiche (MRCP). Questi esami diagnostici consentono di evidenziare una dilatazione del dotto pancreatico principale o di uno dei rami del dotto pancreatico. L’esame cito-istologico mediante biopsia per aspirazione con ago sottile (FNA) può essere eseguita su guida eco-endoscopica, oppure per via percutanea (attraverso la pelle) usando un ago bioptico con guida ecografica o TAC.
7. Qual è il trattamento delle neoplasie mucinose intraduttali papillari del dotto pancreatico principale?
Circa il 70% delle neoplasie mucinose papillari intraduttali del dotto pancreatico principale presenta displasia di alto grado (ad alto rischio di trasformazione maligna) o un carcinoma invasivo.Le IPMN del dotto principale (IPMN centrali) sono lesioni ad alto potenziale aggressivo, pertanto, l’intervento chirurgico resettivo deve essere sempre preso in considerazione se il paziente è in grado di tollerarlo. È importante che questo intervento chirurgico venga eseguito da chirurghi con ampia esperienza in chirurgia pancreatica. Le neoplasie mucinose papillari intraduttali nella coda del pancreas vengono solitamente sottoposte ad una procedura resettiva chirurgica chiamata “pancreatectomia distale” con approccio classico (laparotomico) o mini-invasivo (laparoscopico e robotico). Gli IPMN del dotto pancreatico principale localizzati nella testa o nel processo uncinato del pancreas vengono solitamente resecati mediante una procedura chirurgica chiamata pancreaticoduodenectomia secondo Whipple o pancreaticoduodenectomia con preservazione del piloro. Una pancreatectomia totale (rimozione dell’intera ghiandola) può essere indicata nei rari casi in cui la neoplasia mucillare papillare intraduttale coinvolge l’intera lunghezza del pancreas (IPMN panduttali).
8. Qual è il trattamento delle neoplasie mucinose intraduttali papillari dei dotti pancreatici secondari?
La gestione degli IPMN dei dotti secondari è più complessa di quanto non lo sia la gestione degli IPMN del dotto principale. Si pensa che la maggioranza degli IPMN dei dotti secondari siano innocui e che i rischi associati all’intervento chirurgico possano superare i benefici di un intervento chirurgico resettivo. Nel 2006 sono state pubblicate le linee guida internazionali per il trattamento degli IPMN dei dotti secondari. L’obiettivo di queste linee guida è di valutare e bilanciare i rischi e i benefici del trattamento chirurgico nei pazienti con un IPMN periferico. Le linee guida suggeriscono che i pazienti portatori di IPMN dei dotti secondari che presentano una dimensione inferiore a 3 cm, assenza di dilatazione del dotto pancreatico principale ed assenza di componente solida (nodulo murale) può essere seguito in sicurezza senza chirurgia. Al contrario, in pazienti con IPMN dei dotti secondari che presentano noduli murali, dimensioni al di sopra dei 3 cm, dilatazione del dotto pancreatico principale ed una sintomatologia specifica, le linee guida raccomandano la resezione chirurgica. Sfortunatamente, alcuni IPMN dei dotti secondari resecati chirurgicamente e con dimensioni al di sotto dei 3 cm hanno evidenziato, all’esame istologico, un carcinoma invasivo; pertanto, le linee guida non consentono con certezza di distinguere i pazienti con malattia benigna o maligna. Il valore limite di 3 cm verrà ulteriormente convalidato o modificato sulla base di studi in corso. A seconda delle circostanze, i pazienti con IPMN dei dotti secondari inferiori a 3 cm possono essere sottoposti ad intervento resettivo se presentano un tasso di crescita preoccupante o in base alle preferenze del paziente e del chirurgo. Come è già stato enunciato a favore degli IPMN del dotto principale, anche per le neoplasie mucinose intraduttali papillari dei dotti secondari l’approccio chirurgico resettivo è raccomandato solamente nei pazienti con buone performance e tolleranza. Gli IPMN dei dotti secondari che non presentano caratteristiche di allerta o che non sono suscettibili di trattamento chirurgico devono essere monitorati radiologicamente. La crescita o la comparsa di una massa (nodulo murale) può essere un’indicazione all’intervento resettivo. Le metodiche utilizzate per monitorare gli IPMN periferici includono la tomografia computerizzata (CT), ecografia endoscopica (EUS) e la colangio-wirsung risonanza magnetica (MRCP). In generale, con un esame annuale è possibile seguire gli IPMN periferici di diametro inferiore ad 1 cm. I pazienti con IPMN più grandi dovrebbero essere seguiti con cadenza di 3 o 6 mesi. E’ importante sottolineare come i pazienti portatori di IPMN dei dotti secondari debbano ricevere un consulto con un medico specialista in patologie pancreatiche, affinchè si possa determinare la metodologia più adatta a seguire il proprio IPMN e la frequenza del follow-up.
9. Sono stato sottoposto ad intervento chirurgico per un IPMN. Posso considerarmi guarito?
I pazienti sottoposti a resezione di un IPMN non associato a un tumore invasivo possono essere definiti come “guariti” da quella lesione. E’ bene ricordare come gli IPMN possano essere multipli (localizzati lungo tutto il decorso del pancreas) e pertanto i pazienti rimangono a rischio di sviluppare una seconda lesione. Il medico può raccomandare visite ed esami di follow-up a cadenza prestabilita. La gestione di un IPMN diagnosticato dopo intervento resettivo dipenderà dalle sue caratteristiche.
10. La presenza di un IPMN predispone allo sviluppo di altri tumori al di fuori del pancreas?
È stato dimostrato che i pazienti con IPMN presentino un rischio leggermente maggiore di sviluppare tumori del colon e del retto. Pertanto, il medico può raccomandare periodici controlli endoscopici del colon.