Neoplasie cistiche
Novembre 8, 2019
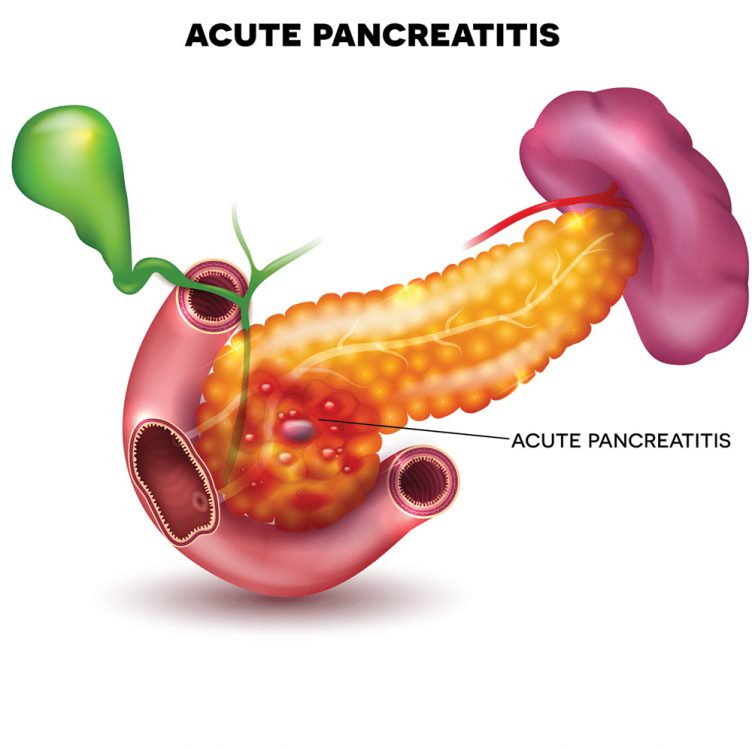
Pancreatite cronica
Dicembre 4, 2019Che cosa è il cancro?
In teoria il cancro o tumore può insorgere in qualsiasi organo del corpo umano. Le cellule cancerose sono cellule impazzite che si riproducono a dismisura e crescendo possono invadere altri organi vicini o migrare in organi distanti. Il cancro può essere il risultato di un difetto genetico o congenito ma la causa che genera questo difetto non è nota al momento. I tumori non trattati rischiano di crescere a dismisura e distruggere l’organo nel quale si sono sviluppati e ancor peggio possono, attraverso il sangue, migrare in altri organi sani (metastasi) distruggendoli a loro volta.
Il fine di ogni terapia chirurgica è la rimozione completa del tumore. In medicina questo viene definito come “chirurgia curativa” al contrario di situazioni in cui la rimozione completa non è possibile e si tenta di curare solo un singolo sintomo con la cosiddetta “chirurgia palliativa”.
Che cosa è il cancro del pancreas?
Il tumore maligno del pancreas si sviluppa di solito dal dotto del pancreas nella testa dell’organo stesso. La sua crescita può generare un alterata funzione dell’organo o l’ostruzione del dotto che porta la bile dal fegato verso il duodeno causando la tipica colorazione gialla della pelle (ittero). Nel tempo il tumore crescendo potrà invadere i vasi sanguigni circostanti, i nervi e i linfonodi. In questa ultima fase le cellule cancerose possono migrare dal pancreas verso altri organi generando le cosiddette metastasi. In queste condizioni la resezione chirurgica non è indicata.
La crescita tumorale dipende da diversi fattori. Alcuni tipi di tumori sono molto aggressivi e crescono velocemente, altri sono meno aggressivi e crescono più lentamente. Lo stato del sistema immunitario, l’età del paziente, lo stato di salute generale (che può essere deteriorato da abitudini quali fumo, alcool) hanno un ruolo fondamentale. Il picco di insorgenza del cancro del pancreas è intorno alla sesta settima decade di vita anche se in alcuni casi può manifestarsi anche in pazienti giovani.
Un tumore che si sviluppa nella testa del pancreas può in primis bloccare la produzione di enzimi pancreatici generando maldigestione, diarrea e perdita di peso. Questi sintomi possono migliorare dopo assunzione di enzimi pancreatici sotto forma di capsule o con il ripristino della produzione di enzimi rimuovendo la ostruzione del dotto pancreatico. Spesso il diabete mellito è il primo segnale di un cancro del pancreas. In altri casi il diabete compare successivamente alla diagnosi di cancro del pancreas.
Gli stessi sintomi si possono registrare in caso di tumori che colpiscono il condotto biliare che transita all’interno del pancreas o dalla papilla del Vater (che costituisce lo sbocco comune del dotto pancreatico e del dotto biliare nel duodeno). Quest’ultimo tipo di tumore può essere diagnosticato precocemente perché causa l’ittero (colorazione gialla della cute e degli occhi). Esitono poi anche tumori maligni a carattere cistico che spesso non è facile differenziare da forme benigne o pseudocisti e solo l’esperienza clinica del chirurgo e del radiologo possono orientare la corretta diagnosi e di conseguenza la terapia (vedi capitolo dei tumori cistici).
Come si forma il cancro del pancreas?
Negli ultimi anni, la ricerca sia clinica che di base (biologia molecolare) ha fatto passi da gigante nella comprensione dei meccanismi che determinano la formazione di un cancro del pancreas. I ricercatori hanno evidenziato che questi tumori esprimono alcuni fattori di crescita (chiamati growth factor) come anche particolari alterazioni (mutazioni) di alcuni geni ereditari. Queste mutazioni controllano la crescita cellulare e la morte cellulare (apoptosi). Se si verifica una alterazione di questo equilibrio tra crescita e morte cellulare siamo di fronte ad una mutazione genetica che sfugge al controllo di questi geni e determina l’insorgenza del tumore. Queste modificazioni giocano anche un ruolo nella resistenza del tumore alla chemioterapia e alla radioterapia. La ricerca in questo senso è di fondamentale importanza per poter sviluppare nuove terapie contro questo male.
Quali sono i sintomi?
Il cancro del pancreas purtroppo non ha sintomi specifici che possano suggerirne la diagnosi in una fase precoce della malattia. Spesso la presenza di perdita di appetito e il dimagrimento possono essere gli unici campanelli di allarme della malattia.
In altri casi il paziente lamenta dolore addominale ai quadranti superiori che spesso si irradia alla schiena che aumenta gradualmente con la progressione della malattia. Se il tumore è localizzato nella testa del pancreas può ostruire il dotto biliare creando ittero che si può associare a feci prive di colore, urine scure e prurito. L’assenza di dolore e febbre fanno di questo tipo di ittero, chiamato perciò ittero “muto”, un segnale preciso e preoccupante. L’insorgenza recente di diabete mellito senza una chiara predisposizione familiare è spesso un segno di patologia pancreatica tumorale.
Quali sono le cause?
Le cause che determinano l’insorgenza del cancro pancreatico sono al giorno d’oggi oscure. L’unico fattore di rischio accertato è il fumo di sigaretta. L’eccessivo consumo di caffè, una dieta ricca di grassi non sono fattori di rischio accertati per il cancro del pancreas. Un altro fattore su cui si è discusso molto è l’eccessivo consumo di alcool. Inoltre un altro aspetto interessante è che è stata stabilità la possibilità di rischio genetico visto che esistono famiglie predisposte a sviluppare questa patologia.
Come si può fare una diagnosi precoce?
Fare diagnosi precoce è difficilissimo dal momento che non esiste un esame di screening come per altri tumori (a esempio si pensi alla colonscopia per il cancro del colon-retto). Esami di base specifici che possano permettere la diagnosi attualmente non esistono. La ricerca scientifica si sta muovendo in questo senso con lo scopo di ottenere un test mediante il quale si possa diagnosticare e quindi trattare i pazienti affetti da cancro del pancreas in una fase iniziale della malattia.
L’ esame obiettivo del paziente rivelerà dolore alla palpazione nei quadranti alti dell’addome e ittero, quando questi due segni clinici sono presenti. Gli esami di laboratorio comprendono il dosaggio di marcatori tumorali quali CEA, CA 19.9, α-feto proteina, i quali sono importanti non tanto in fase diagnostica quanto in fase di monitoraggio terapeutico. Tra gli esami radiologici la TAC (vedi link diagnostica) rappresenta l’esame di prima esecuzione sia per analizzare il danno pancreatico prodotto, sia le possibili invasioni di strutture vicine (stadiazione); la Risonanza magnetica, l’ERCP diagnostica e terapeutica, l’ecoendoscopia (vedi diagnostica) e l’imaging biologico con PET-TAC completano il quadro delle informazioni.
Quale terapia esiste per il cancro del pancreas?
La chirurgia (rimozione del tumore) è l’unica soluzione per il cancro del pancreas. L’intervento può essere fatto solo se il tumore non è diffuso ad altri organi, come ad esempio fegato, polmoni o strutture vascolari adiacenti al pancreas. I dati della letteratura scientifica dimostrano che solo il 25% dei pazienti affetti da cancro del pancreas possono essere operati con intento curativo. Spesso insieme al pancreas malato bisogna asportare anche parte dell’organo sano e se necessario anche alcuni organi che si trovano nelle vicinanze del pancreas. Per quanto riguarda il timing della chirurgia, dopo aver acquisito tutte le informazioni dalla diagnostica e dopo aver effettuato un counseling multidisciplinare, le strategie terapeutiche attuabili possono essere: chirurgia up front seguita da terapia adiuvante, terapia neoadiuvante seguita da chirurgia, palliazione e terapia di supporto.
- chirurgia up front: alla stadiazione la lesione di presenta confinata al solo pancreas, senza invasione delle strutture circostanti. Questa è la miglior condizione possibile a patto che la resezione asporti tutto il tessuto neoplastico (resezione R0). A seconda della localizzazione anatomica del tumore gli interventi possibili sono: duodenocefalopancreasectomia – DCP, pancreasectomia distale condotti sia con tecnica tradizionale open cioè con apertura dell’addome sia con tecnica mininvasiva. Trascorso l’intervallo di recupero fisiologico dall’intervento che comprende anche l’impostazione, se necessario, di terapia farmacologica sostitutiva delle funzioni del pancreas eventualmente carenti (terapia insulinica, enzimi digestivi), il paziente intraprende un percorso di chemioterapia e di controlli periodici (follow up).
- chirurgia dopo terapia neoadiuvante: alla stadiazione la lesione si presenta con iniziale invasione delle strutture circostanti che però non pregiudicano la riuscita tecnica dell’intervento stesso. Si preferisce sottoporre il paziente a cicli di terapia preoperatoria dunque per evitare di lasciare in sede anche la più piccola porzione di tessuto neoplastico (per effettuare quindi resezione R0). Trascorso l’intervallo di recupero fisiologico dall’intervento che comprende anche l’impostazione, se necessario, di terapia farmacologica sostitutiva delle funzioni del pancreas eventualmente carenti (terapia insulinica, enzimi digestivi), il paziente continua il suo percorso di chemioterapia e di controlli periodici.
- palliazione e terapia di supporto: alla stadiazione la lesione di presenta estesa agli organi vicini in modo non resecabile nemmeno con terapia neoadiuvante o con metastasi a distanza. In questi sfortunati casi ci si occupa non tanto di curare la malattia ma i sintomi da essa generati: in caso di ittero introduzione di stent nella via biliare principale (vedi link diagnosi-ERCP), in caso di dolore impostazione di adeguata terapia antalgica, in caso di malnutrizione impostazione di supporto nutrizionale, in caso di disturbi da “effetto massa” chemioterapia di controllo dell’estensione della lesione oppure chirurgia di derivazione come a esempio bypass alimentare mediante gastroenteroanastomosi (vedi link tecnica chirurgica). Il paziente viene comunque sottoposto a controlli periodici.
Quali sono le conseguenze permanenti del cancro pancreatico e quali forme di terapia aggiuntiva esistono?
Molti pazienti soffrono di diabete già prima della diagnosi di cancro pancreatico. Il diabete potrebbe stabilizzarsi dopo la chirurgia, in alcuni casi migliorare, in altri peggiorare. In molti casi si rende necessaria la terapia con insulina.
La rimozione chirurgica di una parte del pancreas può ridurre la secrezione di enzimi da parte del pancreas che può causare perdita di peso, gonfiore e diarrea. Questa condizione patologica può essere compensata con l’assunzione di enzimi pancreatici sotto forma di capsule con i pasti.
Dopo l’intervento chirurgico il paziente deve essere continuamente sotto controllo ed effettuare controlli ematici, di laboratorio e radiologici (ecografia, TAC, RMN). I problemi derivanti dalla chirurgia e l’eventuale ripresa o ricomparsa della malattia può essere diagnosticata e trattata in fase precoce. La necessità di una terapia aggiuntiva dopo la chirurgia (es. chemioterapia) viene discussa in team con l’aiuto dell’oncologo, del gastroenterologo e del radioterapista.
Quali sono le possibilità di guarigione ?
Negli ultimi anni la chirurgia del pancreas ha fatto registrare sensibili progressi con una netta riduzione dei rischi. Nonostante ciò, solo pochi pazienti sopravvivono a 5 anni dopo l’intervento. Nei casi in cui il tumore non è stato resecato il paziente raramente sopravvive oltre i due anni. Tuttavia i progressi della ricerca scientifica migliorano di anno in anno la sopravvivenza in questi pazienti grazie all’adozione di terapia aggiuntive alla chirurgia. Soprattutto la terapia genica potrebbe rappresentare il futuro per questa malattia.
Ad onor del vero una considerazione realistica sulla malattia ci porta a dire che allo stato attuale non esiste una terapia sicuramente risolutiva per il cancro pancreatico e solo studi futuri potranno dirci quanto lontani siamo nella comprensione genetico-molecolare e quindi terapeutica del cancro pancreatico
Oggi si può affermare che la chirurgia in fase precoce è l’unico modo per combattere con successo questa neoplasia.