Terapia Chirurgica
Aprile 9, 2020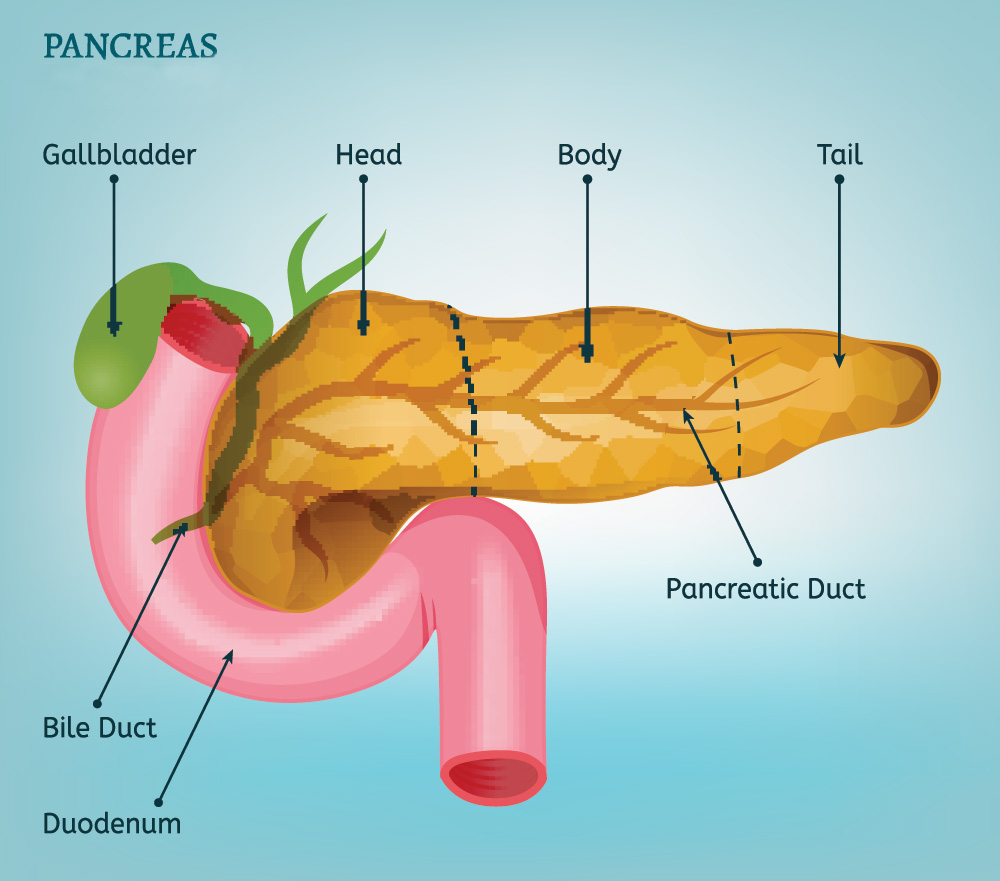
Tumori ampolla e delle via biliare distale
Aprile 10, 2020
Il trattamento delle patologie pancreatiche necessita di una analisi accurata. Si può ricorrere a terapie conservative, solo se è nota la natura della patologia, se si può escludere il tumore del pancreas o se il tumore è inoperabile. Queste terapie sono un importante strumento post-operatorio.
Anche la nutrizione riveste un ruolo cruciale. Chi soffre di disturbi del pancreas dovrebbe mangiare almeno 6 volte al giorno. Questo a prescindere dall’esatta natura della patologia pancreatica, salvo per le fasi acute della malattia o immediatamente dopo l’intervento chirurgico, nel cui caso vanno adottate misure speciali.
È importante apportare una sufficiente quantità di calorie all’organismo. Spesso, la perdita di peso che noi associamo a questa patologia può essere spiegata con l’insufficiente assunzione di cibo da parte del paziente. Di norma il problema è l’assunzione di grassi in quanto essi rappresentano di norma i principali fornitori di calorie e chi lamenta disturbi al pancreas non è in grado di assorbire facilmente i grassi nutrizionali. Sono necessari dei grassi facilmente digeribili e l’apporto deve essere aumentato con lieve gradualità. I trigliceridi a catena media (MCT middle chain triglicerides) come la margarina o l’olio possono essere consumati come fonte di energia aggiuntiva. Queste sostanze sono benefiche, in quanto non hanno bisogno di essere scomposte dagli enzimi della digestione. Chiunque lamenti disturbi al pancreas deve consultare un nutrizionista.
Perdita della funzione esocrina:
Ripetute fasi acute della patologia possono ridurre il tessuto pancreatico sano in misura tale da non consentire più una produzione degli enzimi della digestione in quantità sufficiente per il fabbisogno dell’organismo. Le particelle di cibo non digerito rimangono nell’intestino e causano gonfiori e diarrea, fattori che inibiscono il riassorbimento (assimilazione da parte dell’intestino). Tale deficit può essere affrontato con una terapia enzimatica sostitutiva utilizzando enzimi estratti da organi di animali trattati e depurati. Tuttavia alcuni fattori importanti devono essere considerati: gli enzimi vanno assunti ai pasti e mescolati con gli alimenti. La quantità di acido prodotto nello stomaco deve essere limitata con farmaci inibitori dell’acido. Di norma l’acido dello stomaco è neutralizzato dal bicarbonato prodotto nel pancreas, ma se il pancreas non è in grado di neutralizzare l’acido, il cibo giunge acido nell’intestino. Gli enzimi non sono molto efficaci in presenza di tali condizioni, anche se assunti sotto forma di capsule. Alcuni preparati enzimatici sono qualitativamente superiori rispetto ad altri e, inoltre, le quantità di enzimi dichiarate possono essere rilasciate troppo presto o troppo tardi con diversi gradi di efficacia. Se la diarrea persiste, occorre cambiare il tipo di farmaco. È bene iniziare con un dosaggio generoso, una volta che il riassorbimento del cibo è soddisfacente, è possibile ridurre la dose.
Poiché il riassorbimento dei grassi non avviene sempre in modo affidabile, il metabolismo delle vitamine liposolubili può essere compromesso (queste ultime per definizione hanno bisogno che il grasso sia riassorbito dall’organismo). Un’analisi ematica può rilevare il livello di queste vitamine (A, D, E, K) nel sangue e una terapia sostitutiva vitaminica mediante iniezione intramuscolare è in grado di correggere i possibili deficit riscontrati nelle analisi. L’assunzione di vitamine sotto forma di confetti è consigliabile solo se il riassorbimento del paziente è efficiente. Con queste misure, i deficit possono essere colmati prima che si instaurino dei potenziali nuovi disordini. Danni alle ossa come la osteoporosi e la osteomalacia oltre ad un deterioramento della vista e danni cutanei sono potenziali conseguenze di deficit vitaminici non adeguatamente trattati.
Perdita della funzione endocrina
Interventi chirurgici e infiammazioni possono ridurre il numero di cellule produttrici di insulina fino a determinare l’insorgenza del diabete mellito. In numerosi casi questa patologia è anche segnale precoce del cancro pancreatico. I pazienti diabetici soffrono di un autentico deficit di insulina e il trattamento di questa condizione con farmaci assunti per via orale dà in genere buoni risultati solo a breve termine. È importante che i diabetici consumino più pasti e di piccole porzioni.
Il deficit di cellule produttrici di insulina durante il trattamento post-chirurgico è di grande importanza, in quanto anche la produzione di glucagone, antagonista dell’insulina, è in questa fase inesistente, data la carenza dello stesso tessuto cellulare. Se i pazienti ricevono insulina e per un qualche motivo dimenticano di assumere cibo, corrono il rischio di un deficit acuto di glucosio (la reazione di protezione dell’organismo, che di norma immette glucagone nel circolo ematico quando ciò si verifica, è disabilitata a causa della carenza di tessuto pancreatico). I livelli di glucosio dei pazienti cui è stato asportato il pancreas devono essere di conseguenza mantenuti un po’ più elevati, specialmente se non si osservano danni a lungo termine indotti dal diabete
Check-up postoperatori e automedicazione del paziente
I pazienti che sono stati sottoposti ad interventi chirurgici al pancreas o coloro che soffrono di pancreatite cronica devono essere monitorati ad intervalli regolari al fine di rilevare precocemente eventuali modifiche della loro condizione. Includiamo anche i pazienti affetti da diabete, alterazioni metaboliche quali deficit dovuti ad una carenza nutrizionale e pazienti che lamentano qualsiasi altro disturbo. L’anamnesi e la condizione del singolo paziente consentono di stabilire la frequenza e l’entità delle eventuali misure correttive.

